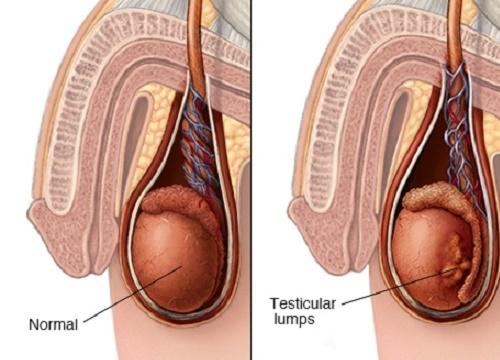
UNG THƯ TINH HOÀN
1. ĐẠI CƯƠNG
Ung thư tinh hoàn chiếm khoảng 1/10 trong tổng số các loại UNG THƯ ở nam. Theo ghi nhận UNG THƯ ở Hà Nội, tỷ lệ mắc UNG THƯ tinh hoàn là 0,8/100.000 dân, đứng hàng thứ 24 trong các loại UNG THƯ ở nam. Tại Mỹ năm 2009 có 8.400 ca mới mắc trong một năm, tỷ lệ mắc 4,8/100.000 nam giới.
Về mô bệnh học UNG THƯ tinh hoàn được chia làm 2 loại chính: u tinh chiếm 40% và u mầm không phải dòng tinh chiếm 60%. U tinh không liên quan tới α- fetoprotein (AFP), trong một số trường hợp có thể thấy hàm lượng HCG tăng trung bình. Đối với UKT có thể thấy hàm lượng HCG và/hoặc AFP tăng cao.

Đây là bệnh UNG THƯ điển hình có khả năng cứu chữa cao, tính chung cho các giai đoạn người ta có thể chữa khỏi cho 90% số bệnh nhân, ở giai đoạn lan tràn của bệnh cũng có khả năng chữa khỏi 80%.
2. CHẨN ĐOÁN
Để đánh giá giai đoạn một cách chính xác cần thiết tiến hành xét nghiệm các chất chỉ điểm u gồm AFP, HCG, LDH và chụp cắt lớp vi tính, cộng hưởng từ hạt nhân, ổ bụng, lồng ngực, chụp PET toàn thân.
Bảng 1. Đánh giá giai đoạn ung thư tinh hoàn
Giai đoạn I: U khu trú ở tinh hoàn có thể xâm lấn hoặc không tới thừng tinh hoặc mào tinh
Giai đoạn II: U di căn giới hạn tới hạch sau màng bụng
Giai đoạn III: Ung thư di căn ra ngoài phạm vi của hạch sau màng bụng
Tham khảo danh mục thuốc điều trị ung thư
Thuốc Lenalid điều trị ung thư máu
Thuốc Erlonat điều trị ung thư phổi
3. ĐIỀU TRỊ
3.1. U tinh
3.1.1. U tinh giai đoạn I
Phẫu thuật cắt tinh hoàn sau đó theo dõi tích cực hoặc điều trị bổ trợ. U tinh là loại UNG THƯ rất nhạy cảm với xạ trị với liều xạ trị 2.500-3.000cGy vào vùng hạch sau màng bụng mang lại thời gian sống trên 5 năm cho 98% bệnh nhân. Tinh hoàn bên đối diện nên được che chắn bảo vệ khi chụp chiếu hoặc xạ trị để duy trì sinh sản trừ khi u xâm lấn sang cả phía đối bên. Tỷ lệ tái phát sau xạ trị giai đoạn này là 15% nhưng thường xuất hiện muộn hơn so với u mầm không phải dòng tinh. Đơn hoặc shaats carboplatin 1-2 đợt mang lại kết quả tương tự như xạ trị.
3.1.2. U tinh giai đoạn II
Đối với các trường hợp hạch 5cm) hoặc di căn hạch lan tỏa nên được điều trị bằng hóa trị. Các phác đồ có cisplatin áp dụng cho các bệnh nhân này có tỷ lệ đáp ứng trong khoảng 70-90%.
3.2. U mầm không phải dòng tinh
3.2.1. U mầm không phải dòng tinh giai đoạn I
Trước hết phẫu thuật nạo vét hạch sau màng bụng, mang lại hiệu quả cao, có thể cứu chữa được 98% bệnh nhân. Số hạch lấy được có liên quan chặt chẽ đến tiên lượng của bệnh và chỉ định điều trị tiếp theo. Nếu lấy được dưới 6 hạch, nguy cơ tái phát là dưới 35%, trong trường hợp bệnh tái phát hóa trị liệu có thể chữa được 98% trong số các bệnh nhân này. Các trường hợp có di căn hạch vùng (N1) phối hợp nạo vét hạch sau màng bụng phối hợp với hóa trị liệu bổ trợ bằng phác đồ BEP (Bleomycin, etoposid, cisplatin) đưa tỷ lệ tái phát sau điều trị chỉ còn dưới 2%.
Kết quả khi dùng hai đợt hóa trị phác đồ có cisplatin đạt tỷ lệ đáp ứng 99% và tỷ lệ tái phát dưới 5%. Bệnh nhân có hàm lượng AFP và HCG tăng cao kéo dài sau cắt tinh hoàn thường có di căn và nên được cân nhắc hóa trị liệu.
3.2.2. U mầm không phải dòng tinh giai đoạn II
Hầu hết các bệnh nhân u mầm không phải dòng tinh giai đoạn II được điều trị bằng phẫu thuật nạo vét hạch sau màng bụng. Nếu có di căn từ 6 hạch trở lên hoặc u có kích thước > 2cm, tiếp tục điều trị bổ trợ 2 đợt hóa trị bằng phác đồ có cisplatin.
3.3. Điều trị ung thư tinh hoàn di căn xa
Hóa trị là phương pháp được lựa chọn đầu tiên, ở một nghiên cứu so sánh hiệu quả hai phác đồ PVB và BEP cho thấy phác đồ BEP cải thiện được tỷ lệ đáp ứng và thời gian sống cho bệnh nhân UNG THƯ tinh hoàn giai đoạn muộn. Bên cạnh đó phác đồ BEP giảm được một số độc tính, đặc biệt các độc tính trên hệ thần kinh so với phác đồ PVB. Hiện tại BEP là phác đồ được dùng phổ biến nhất ở các Viện UNG THƯ trên thế giới. Kế hoạch điều trị cụ thể được dựa vao các yếu tố tiên lượng trình bày ở bảng dưới đây:
Bảng 2. Ung thư tinh hoàn di căn
U mầm không phải dòng tinh U tinh
Tiên lượng Tiên lượng trung Tiên lượng
tốt bình xấu
Di căn ngoài phổi Không Không Có Nếu có tỷ lệ sống thêm
không bệnh là 57% và
sống thêm toàn bộ là 72%
Vị trí u nguyên Tinh hoàn Tinh hoàn hoặc Trung thất Bất kỳ
phát hoặc sau khoang sau
màng bụng màng bụng
AFP 10.000 bất kỳ
HCG 50.000 bất kỳ
LDH 10 bình
thường thường thường
Sống sau 5 năm 89% 75% 41% 82%
không tái phát
Sống thêm toàn 92% 80% 48% 86%
bộ sau 5 năm
Điều trị EP x 4 EP x 4 hoặc BEP x 4 Như phác đồ áp dụng
Hoặc BEP x BEP x 3 hoặc cho UKT với cùng yếu 3 hoặc VAP-6 x 4 tố tiên lượng
VAB-6 x 4
Ghi chú: AFP: alpha-feto protein; BEV: Bleomycin, Etoposit, Cisplatin; EP: Etoposid, Cisplatin; HCG: human Chorionic Gonadotropin; LDN: lactic de-hydrogenase; VAB-6: Vinblastin, Dactixomycin, Bleomycin, Cyclophosphamid.
Đối với các bệnh nhân di căn và có độ nguy cơ ở mức trung bình hoặc nhẹ, kết hợp etoposid va cisplatin (EP) trong 4 đợt hiệu quả điều trị tương đương với 4 đợt phác đồ VAB-6. Các phác đồ thay thế như 3 đợt BEP cũng có hiệu quả tương đương. Tuy nhiên nếu chỉ dùng 3 đợt EP hiệu quả sẽ kém hơn hẳn so với dùng 3 đợt BEP. Trong UNG THƯ tinh hoàn phác đồ có cisplatin thường có tỷ lệ đáp ứng cao hơn so với phác đồ có carboplatin. Đối với nhóm bệnh nhân tiên lượng xấu, dùng 4 đợt hóa trị phác đồ BEP là hợp lí hơn cả.
3.4. Xử trí các trường hợp u còn sót lại sau hóa trị
Sau hóa trị nếu vẫn còn u và xét nghiệm các chất chỉ điểm u bình thường, nên phẫu thuật cắt bỏ phần u còn lại. Ước tính có khoảng 10% các u này xét nghiệm sau khi cắt bỏ vẫn còn tế bào UNG THƯ. Sau khi được mổ lấy đi có thể điều trị thêm hai đợt hóa trị.
3.5. Xử trí các trường hợp tái phát hoặc không đáp ứng với điều trị ban đầu
VeIP (Vinblastin, Ifosfamid, Cisplatin) hoặc VIP (Etoposid, Ifosfamid, Cisplatin) được coi là các phác đồ mạnh và thường hay áp dụng điều trị cho các bệnh nhân này. Khoảng 25-45% đáp ứng hoàn toàn và 15-27% bệnh không tiến triển. Truyền tế bào nguồn tự thân hoặc hóa trị liều cao có thể tăng thêm 15-25% tỷ lệ cứu chữa được. Nếu tổn thương đơn độc có thể cắt bỏ được nhưng kháng với hóa trị liệu và AFP tăng cao nên chỉ định phẫu thuật thay thế.
3.6. Một số phác đồ hóa trị hay sử dụng điều trị ung thư tinh hoàn
– Phát đồ EP:
Cisplatin 20mg/m2/ngày, TM, ngày 1-5
Etoposid 100mg/m2/ngày, TM, ngày 1-5
Chu kỳ mỗi đợt 21 ngày
– Phác đồ BEP:
Bleomycin 30U, TM, ngày 1,8, 15
Etoposid 100mg/m2/ngày, TM, ngày 1-5
Cisplatin 20mg/m2/ngày, TM, ngày 1-5
Chu kỳ mỗi đợt 21 ngày
– Phát đồ PVB:
Cisplatin 20mg/m2/ngày, TM, ngày 1-5
Vinblastin 0,11mg/kg, TM, ngày 1, 2
Bleomycin 30U, TM, ngày 2, 9, 16
Chu kỳ mỗi đợt 21 ngày
– Phác đồ VAB-6:
Vinblastin 4mg/m2, TM, ngày 1
Dactinomycin 1mg/m2, TM, ngày 1
Bleomycin 30 U, bơm TM, ngày 1, sau đó 20U/m2/ngày, TM, ngày 1-3
Cisplatin 120mg/m2/TM, ngày 4
Cyclophosphamid 600mg/m2, TM, ngày 1
Chu kỳ mỗi đợt 21 ngày.
– Phác đồ TIP
Paclitaxel 250mg/m2/ngày, TM 24 giờ, ngày 1
Cisplatin 25mg/m2/ngày, TM, ngày 2-5
Ifosfamid 1500mg/m2/ngày TM, ngày 2-5
Chu kỳ mỗi đợt 21 ngày, có G-CSF hỗ trợ
– Phác đồ GEMOX
Gemcitabin 1000mg/m2/ngày, TM, ngày 1, 8
Oxaliplatin 130mg/m2, TM, ngày 1
– Phác đồ VeIP (phác đồ mạnh):
Vinblastin 0,11mg/kg/TM, ngày 1, 2
Ifosfamid 1200mg/m2/ngày, TM, ngày 1-5
Mesna 400mg/m2/ngày, cứ 8 giờ/lần, TM, ngày 1-5
Cisplatin 20mg/m2/ngày, TM, ngày 1-5
Chu kỳ mỗi đợt 21 ngày.
– Phác đồ VIP (phác đồ mạnh):
Etoposid 100mg/m2/ngày, TM, ngày 1-5
Ifosfamid 1200mg/m2/ngày TM, ngày 1-5
Cisplatin 20mg/m2/ngày, TM, ngày 1-5
Chu kỳ mỗi đợt 21 ngày.
Tác giả bài viết: Dược Sĩ Đỗ Thế Nghĩa, Đại Học Dược Hà Nội, CEO: Mua Thuốc 24h
Tham khảo thêm
Những dấu hiệu cảnh báo bạn đang bị nội tiết tố nữ kém
Hướng dẫn sử dụng mật ong hoa bạc hà đúng cách
Tài liệu tham khảo
1. Bosl, GJ, Geller, NL, Cirrincione, C, et al. Multivariate analysis of prognostic variables in patients with metastatic testicular cancer. Cancer Res 1983; 43:3403.
2. Oliver, RT, Ong, J, Shamash J, et al. Long-term follow-up of Anglian Germ Cell Cancer Group surveillance versus patients with Stage 1 nonseminoma treated with adjuvant chemotherapy. Urology 2004; 63:556.
3. Avi s. Retter, Barnett S. Kramer: Testicular Carcinoma, Bethesda Handbook of Clinical Oncology, 2nd Edition
4. George J. Bosl, Dean F. Bajorin, Joel Sheinfeld, Robert J. Motzer, Raju S.K. Chaganti: Chapter 41, Cancer of the Testis, Devita, Heilman & Rosenberg’s Cancer: Principles & Practice of Oncology, 8th Edition
5. Albers, P, Siener, R, Krege, S, et al. Randomized phase III trial comparing retroperitoneal lymph node dissection with one course of bleomycin and etoposide plus cisplatin chemotherapy in the adjuvant treatment of clinical stage I nonseminomatous testicular germ cell tumors: AUO trial AH 01/94 by the German Testicular Cancer study Group. J Clin Oncol 2008; 26:2966.
6. Tandstad, T, Dahl, O, Cohn-Cedermark, G, et al. Risk-adapted treatment in clinical stage I nonseminomatous germ cell testicular cancer: the SWENOTECA management program. J Clin Oncol 2009; 27:2122.
7. Jemal, A, Siegel, R, Ward, E, et al. Cancer statistics, 2009. CA Cancer J Clin 2009; 59:225.
8. Bajorin DF et al. Randomized trial of etoposide and cisplatin versus etoposide and carboplatin in patients with good risk germ cell tumors: a multiinstitUng thưiorial study. J. Clin. Oncol (1993)
9. Bokermeyer C et al. Metastatic seminoma treated with either single agent carboplatin or dsplatin -based combination chemotherapy: a pooled analysis of two randomized trials. Br. J Cancer 91 (2004).
10. Culine S et al. randomized trial comparing bleomycin/etoposide/cisplatin with alternating cisplatin/cyciophosphamide/doxorubicin and vinblastine/bleomycin regimens of chemotherapy for patients with intermediate and poor risk metastatic nonseminomatous germ cell tumour. Genito-Urinary Group of the French Federation of Cancer Centers Trial T93MP. J. Clin. Oncol.26 (2008).
11. Saxman SB et al. Long term follow up of a phase III study of three versus four cycles of bleomycine, etoposides, and cisplatin in favorable prognosis germ cell tumors: the Indiana University experience. J. Clin. Oncol. 16(1998)